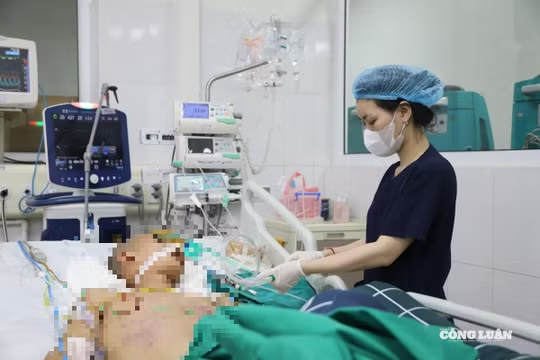
2 ca mổ được thực hiện liên tiếp trong thời khắc chuyển giao sang năm 2026. Khi ca phẫu thuật khép lại, cũng là lúc năm mới bắt đầu, niềm vui vỡ òa trong phòng mổ của những “thiên thần áo trắng” – những người đã góp phần mở ra cơ hội sống và hồi sinh diện mạo cho các bệnh nhân mắc dị tật hiếm gặp và di chứng chấn thương nặng.
Theo TS Trần Cao Bính, Giám đốc Bệnh viện Răng Hàm Mặt Trung ương Hà Nội, thành công của hai ca phẫu thuật không chỉ mang ý nghĩa với từng người bệnh, mà còn mở ra hướng điều trị mới cho nhiều trường hợp dị tật bẩm sinh hiếm gặp và bệnh nhân có tổn thương sọ mặt phức tạp tại Việt Nam.
Ca bệnh thứ nhất là một nữ bệnh nhân 20 tuổi mắc hội chứng Crouzon dị tật bẩm sinh hiếm gặp khiến hộp sọ và xương mặt kém phát triển.
Bệnh lý này gây tăng áp lực nội sọ, tổn thương mắt với nguy cơ mù lòa, hẹp đường thở dẫn tới ngưng thở khi ngủ tắc nghẽn, đồng thời ảnh hưởng nghiêm trọng đến chức năng ăn nhai và thẩm mỹ khuôn mặt.
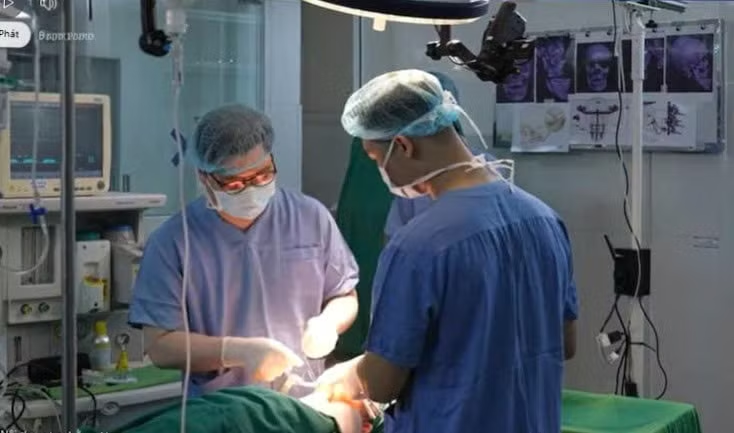
Tại Việt Nam, dù đã có một số trung tâm có thể can thiệp vùng sọ, song việc điều trị chuyên sâu tầng mặt giữa đặc biệt ở bệnh nhân trưởng thành vẫn là thách thức lớn. Ở bệnh nhân này, tầng mặt giữa lùi sâu, mắt lồi do thiếu nâng đỡ, đường thở hẹp và khớp cắn rối loạn chức năng.
Trong khi đó, vùng sọ mặt tập trung nhiều mạch máu và dây thần kinh quan trọng, chỉ một sai sót nhỏ cũng có thể đe dọa tính mạng. Trước thách thức này, các bác sĩ đã xây dựng nhiều phương án điều trị, ứng dụng các kỹ thuật hiện đại và hệ thống định vị phẫu thuật để xác định chính xác vị trí can thiệp.
Sau hội chẩn kỹ lưỡng, ê-kíp quyết định thực hiện kỹ thuật cắt xương Le Fort III, tách toàn bộ tầng mặt giữa khỏi khối xương sọ, sau đó dịch chuyển dần ra phía trước theo nguyên lý kéo giãn xương. Phẫu thuật sử dụng khung kéo giãn ngoài RED II của KLS Martin, với tốc độ kéo giãn khoảng 1 mm mỗi ngày, dự kiến kéo dài hơn 4 tháng.
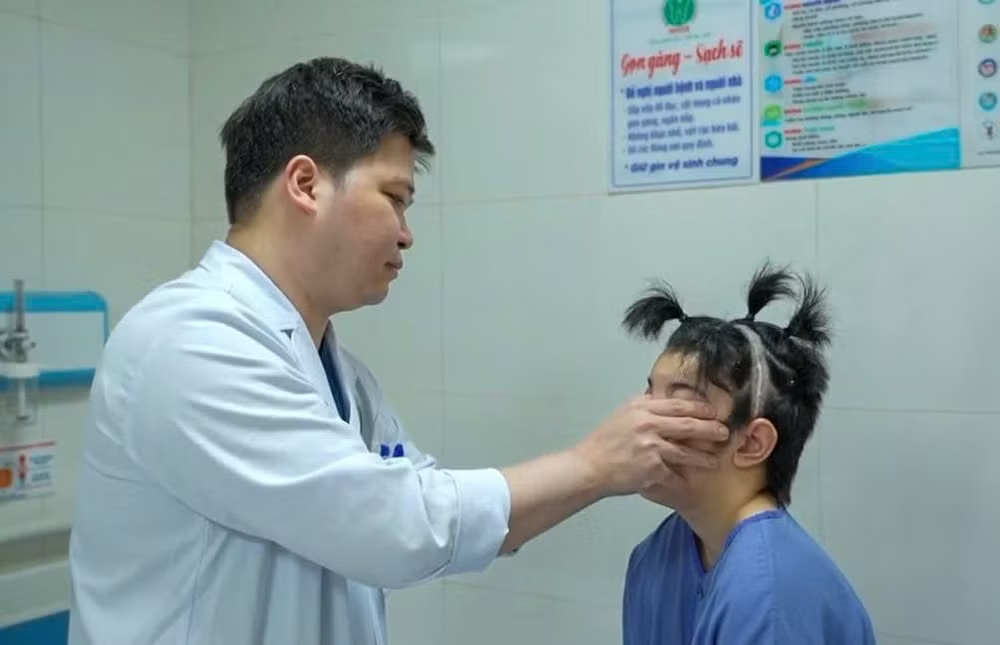
“Đây không chỉ là bước ngoặt với riêng cô gái trẻ, mà còn là dấu mốc quan trọng của chuyên ngành phẫu thuật sọ mặt tại Việt Nam”, TS Trần Cao Bính chia sẻ.
Ca bệnh thứ hai là một bệnh nhân bị chấn thương sọ não và hàm mặt cách đây 1,5 năm. Trước đó, người bệnh mới chỉ được điều trị tổn thương sọ não, chưa được can thiệp chuyên sâu vùng hàm mặt.
Khi nhập viện, bệnh nhân bị biến dạng nặng vùng gò má – thái dương, lõm ổ mắt, sa trễ nhãn cầu trái, ảnh hưởng nghiêm trọng đến cả chức năng và thẩm mỹ. Đặc biệt, xương gò má bị can sai, đâm sâu và dính chặt vào xương thái dương, các mảnh xương vỡ lệch theo ba chiều không gian, khiến ca phẫu thuật trở nên vô cùng phức tạp.
Trước tình trạng này, bệnh nhân được hội chẩn chuyên sâu với Khoa Phẫu thuật Thần kinh II – Bệnh viện Hữu nghị Việt Đức, nhằm đánh giá toàn diện mức độ tổn thương và lựa chọn phương án can thiệp tối ưu, an toàn nhất.
Ca phẫu thuật được thực hiện qua đường mổ coronal, kết hợp lập kế hoạch điều trị ảo trên phần mềm chuyên dụng, thiết kế và sản xuất bộ công cụ hướng dẫn phẫu thuật cá nhân hóa.
Hệ thống định vị phẫu thuật (navigation) được sử dụng để xác định chính xác các vùng nguy hiểm như ổ mắt và nền sọ, giúp tăng độ chính xác và giảm thiểu rủi ro.
Kết quả sau phẫu thuật cho thấy cấu trúc giải phẫu vùng sọ mặt được phục hồi hài hòa, chức năng và thẩm mỹ khuôn mặt cải thiện rõ rệt, mang lại chất lượng sống tốt hơn cho người bệnh.
Thành công của hai ca phẫu thuật đặc biệt này không chỉ là thành tựu chuyên môn, mà còn khẳng định năng lực làm chủ kỹ thuật cao của đội ngũ bác sĩ Việt Nam trong lĩnh vực phẫu thuật sọ mặt – một lĩnh vực vốn được xem là “đỉnh cao” của y học ngoại khoa.